La réforme de la sélection en études de santé
16 novembre 2021
Les maladies infectieuses ne sont-elles qu’infectieuses ?
16 novembre 2021par Anne-Laure Beaussier, Centre de sociologie des organisations
La qualité des soins de santé fait aujourd’hui l’objet d’efforts continus de mesure dans de nombreux pays de l’OCDE. Les facteurs soutenant ce « mouvement de la qualité »(1)Bodenheimer T., « The Movement for Improved Quality in Health Care », The New England Journal of Medicine. sont divers : développement des soins transfrontaliers, exigences accrues du public pour des soins de qualité, enjeux de maîtrise des dépenses appelant à des soins plus efficients et à un meilleur rapport qualité-prix.

Health Secretary Sajid Javid visits Guys and St Thomas hospital, Juin 2021, © UK Government
CC BY-NC-ND 2.0, Flickr
Mais la prolifération des indicateurs de qualité crée de nouvelles charges administratives sur les personnels et établissements de santé, elle pose aussi une question plus essentielle : celle de l’harmonisation de ce que l’on entend par qualité. Il n’existe pas réellement de manière unique de définir, conceptualiser et mesurer la qualité des soins, une notion intimement liée au point de vue que l’on adopte sur le système de santé : la qualité pour un docteur signifie autre chose que pour le gestionnaire d’un établissement de santé, pour un assureur, ou pour le patient et son vécu des soins. Les manières de quantifier la qualité des soins sont également différentes, incluant de multiples logiques de sélection, de normalisation, d’agrégation et de visualisation des indicateurs de qualité.
Alors que plusieurs organisations internationales comme l’OMS (Performance Assessment Tool for Quality Improvement in Hospitals), la Commission européenne (Expert Group on Health Systems Performance Assessment) ou encore l’OCDE (Health Care Quality Indicators Project Conceptual Framework Paper) plaident pour une harmonisation des pratiques nationales, la recherche comparative — que j’ai menée en collaboration avec des chercheurs provenant de quatre pays européens (2)Une version plus complète de cette recherche a été publiée dans le journal Health Policy : Beaussier, A. L., Demeritt, D., Griffiths, A., & Rothstein, H. (2020). Steering by their own lights: Why regulators across Europe use different indicators to measure healthcare quality. Health Policy.— met en évidence des différences structurantes entre pays européens qui sont à même de freiner toute tentative d’harmoniser les manières de comprendre et de mesurer la qualité.
Comparer les indicateurs de qualité en Allemagne, Angleterre, France et Pays-Bas
Ces quatre pays sont relativement proches géographiquement et culturellement. La performance de leur système de santé est comparable, mais ils sont différemment structurés ; ils appartiennent aux trois grandes familles de systèmes de santé : système de santé national (Angleterre), système de santé privé (Pays-Bas) et système d’assurance sociale (France et Allemagne).

Charité University Hospital Berlin after renovation in 2016 – INTERRAILS, CC BY-SA 4.0 via Wikimedia
En nous centrant sur les dispositifs d’évaluation de la qualité à l’hôpital — les plus aboutis et plus comparables — nous avons comparé terme à terme les indicateurs employés par les agences nationales de régulation de la qualité des soins : en Angleterre, la Care Quality Commission ; en Allemagne le Gemeinsamer Bundesausschuss (G-BA) ; en France, la Haute Autorité de Santé (HAS), et aux Pays-Bas l’Inspectie voor de Gezondheidszorg en Jeugd (IGJ). Certains pays se fondant sur des indicateurs simples, et d’autres sur des indicateurs composites — nous avons décomposé ces derniers en « sous-indicateurs » pour assurer une cohérence et saisir la variété et la granularité des mesures de qualité. Au total, nous nous sommes fondés sur une base de données de 1 100 indicateurs : Angleterre (226) ; Allemagne (431) ; France (260) ; Pays-Bas (183).
Chaque indicateur a été classé en fonction de trois familles de critères :
Le premier est issu de la distinction établie par Avedis Donabedian entre indicateurs de structure, de processus et de résultats(3)Les indicateurs de structure s’intéressent aux ressources financières, matérielles, humaines et organisationnelles employées par l’établissement de santé pour délivrer les soins (par exemple le nombre de lits ou de docteurs), les indicateurs de processus évaluent la manière dont les soins sont dispensés (par exemple est-ce qu’un diagnostic anémie a été réalisé avant une opération ?). Enfin les indicateurs de résultat mesurent les effets des soins sur l’état de santé du patient ou sur sa satisfaction vis-à-vis de son traitement. Voir : Donabedian A. The Quality of Care: How Can It Be Assessed? , Journal of the American Medical Association, JAMA 1988.. Ensuite, nous avons cherché à identifier les dimensions de la qualité évaluées en priorité par chaque indicateur parmi les notions d’équité, d’excellence clinique, d’attention portée au patient, d’accès aux soins et d’efficience économique. Enfin, nous nous sommes demandé quels aspects des soins étaient visés et quelle « partie » de l’hôpital était évaluée : s’agit-il par exemple de mesures générales à l’échelle de l’hôpital ou au contraire de mesures très précises et ciblées sur les pratiques médicales comme le taux de réadmission dans un service de cardiologie après une transplantation cardiaque ?
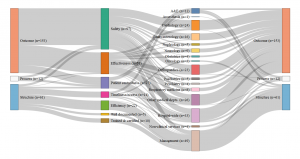
Notre analyse a permis d’identifier quatre profils distincts, et quatre manières différentes de comprendre et de mesurer la qualité hospitalière. Si la sécurité de soins est une priorité commune, les quatre pays diffèrent considérablement par ailleurs. L’Angleterre s’appuie sur une définition très large de la qualité, dont l’orientation est davantage gestionnaire que médicale, visant l’optimisation des ressources et l’efficience économique au travers de divers indicateurs de qualité à l’échelle de l’hôpital, comme les temps d’attente, les taux d’infections nosocomiales et les taux de réadmission, ainsi que la satisfaction des patients à l’égard des services non cliniques.

Certification des établissements de santé pour la qualité des soins, document édité par la Haute autorité de Santé
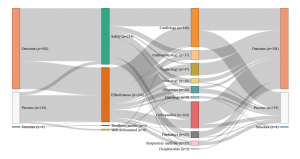
À l’inverse, les indicateurs proprement cliniques portant sur l’adhésion aux meilleures pratiques professionnelles sont quasi absents (deux sur 226). Les indicateurs employés fournissent un aperçu synoptique de la qualité des soins à l’échelle de l’hôpital (voire du « trust » regroupant plusieurs établissements), mais évaluent peu la qualité médicale des soins concrètement dispensés dans les différents services. La situation est presque inverse en Allemagne : le champ couvert par les indicateurs y est beaucoup plus restreint, ciblé sur l’excellence clinique et l’adhésion des praticiens aux meilleures pratiques médicales. L’accent est mis sur la surveillance intensive d’une gamme limitée d’interventions essentiellement chirurgicales, plutôt que sur la prise en compte de la qualité au niveau hospitalier plus large. L’hôpital en tant qu’entité organisationnelle figure à peine dans le cadre de suivi de la qualité de l’agence allemande. L’efficience économique est totalement absente du jeu d’indicateurs.
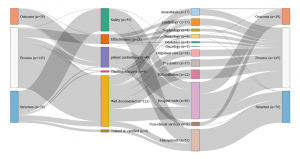
En France, la qualité est conceptualisée au niveau de l’organisation hospitalière plutôt que de la compétence des cliniciens individuels. Près de la moitié des indicateurs évaluent la qualité des dossiers patients, liant de facto les bonnes pratiques médicales à leur bonne tenue. Cette approche de la qualité des soins privilégie aussi le suivi des fonctions hospitalières générales, comme la restauration, ainsi que diverses fonctions cliniques transversales, telles que le soulagement de la douleur, la rééducation des patients et, en particulier, le contrôle des infections nosocomiales (qui représente plus du quart des indicateurs). À quelques exceptions près, comme la psychiatrie, pour laquelle la France dispose de beaucoup plus d’indicateurs que tout autre pays, moins d’attention est accordée au suivi des spécialités médicales ou des interventions individuelles.
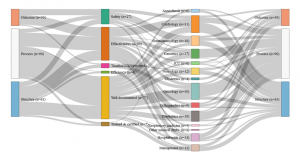
Aux Pays-Bas, enfin, l’agence IGJ lie la qualité à une gouvernance clinique maîtrisée, et l’évalue via des mesures portant sur l’adhésion aux meilleures pratiques professionnelles. Comme en France, la qualité de la documentation fait l’objet de beaucoup de mesures, cependant aux Pays-Bas, il s’agit de mesurer la participation des hôpitaux à divers réseaux et registres professionnels nationaux plutôt que la qualité des dossiers des patients individuels. Enfin, bien qu’il existe quelques indicateurs à l’échelle de l’hôpital comme les soins infirmiers et la gestion des ressources humaines, l’accent est largement mis sur la clinique. La grande majorité des indicateurs se concentre sur la qualité de spécialités particulières, comme en Allemagne, plutôt que sur l’hôpital en tant qu’unité organisationnelle comme en France ou en Angleterre.
- Angleterre : Jeu d’indicateurs évalués par la Care Quality Commission (2016)
- France : Jeu d’indicateurs évalués par la HAS (2016)
- Allemagne : Jeu d’indicateurs évalués par le G-Ba (2016)
- Pays-Bas : Jeu d’indicateurs évalués par l’IGJ (2016)
Consulter les graphiques en taille réelle
Interpréter la diversité des situations
Au total, malgré des efforts partagés pour réguler la qualité des soins, des différences importantes existent dans les manières de définir et d’évaluer la qualité dans les hôpitaux. La France prête attention à la tenue des dossiers patients, une donnée largement ignorée dans les autres pays. L’expérience des patients est étroitement surveillée par les régulateurs en France et en Angleterre, mais pas par leurs homologues néerlandais ou allemands. De même, l’efficience économique est une préoccupation en Angleterre, dans une moindre mesure aux Pays-Bas, mais pas en France ou en Allemagne. L’Angleterre surveille de loin le plus grand nombre d’activités hospitalières, mais d’assez haut, tandis que la France est la plus préoccupée par la gestion de l’hôpital comme organisation.

Institut Néerlandais d’Oncologie (NKI) – Hôpital Antoni van Leeuwenhoek, Amsterdam © Gortemaker Algra Feenstra
Ces différences reflètent des priorités et objectifs politiques propres à chaque pays(4)Pour la France, voir Bertillot H (2026). Des indicateurs pour gouverner la qualité hospitalière. Sociogenèse d’une rationalisation en douceur. Sociologie du travail. Pour l’Angleterre, voir Beaussier A-L, Demeritt D, Griffiths A, et al (2026). Accounting for failure: risk-based regulation and the problems of ensuring healthcare quality in the NHS. Health, risk & society, que l’on peut saisir en considérant les singularités historiques et politiques de chaque contexte. En Angleterre, la régulation de la qualité s’inscrit dans le contexte des mesures de réduction des dépenses du NHS depuis les années 1980, et fait suite à de nombreux scandales sanitaires impliquant plusieurs hôpitaux, comme les tristement célèbres Bristol Royal infirmary dans les années 1990, ou Mid Staffordshire hospital Trust dans les années 2000. Les mesures de contrôle de la qualité et de la sécurité mises en place à partir du gouvernement Blair sont une réponse à des pressions souvent contradictoires entre demandes publiques de qualité et efforts de maîtrise des dépenses et d’efficience économique. En Allemagne, l’orientation clinique des indicateurs témoigne de la très forte implication des professionnels de santé dans la conception des mesures de régulation de la qualité, d’une part, et de la capacité des principales associations médicales à imposer leur conception de la qualité aux autres partenaires corporatistes, d’autre part. En France, la régulation de la qualité est historiquement liée à la politique de lutte contre les maladies nosocomiales puis s’est progressivement étendue au suivi du parcours du patient. Elle s’est développée dans un contexte d’opposition et de méfiance de la profession médicale à toute évaluation de leur pratique professionnelle. Aux Pays-Bas, enfin, depuis la réforme de 2006 privatisant le système de santé et mettant en avant une compétition régulée, les indicateurs participent de l’organisation du marché : ils se concentrent davantage sur le soutien au choix des patients et cherchent à encourager les prestataires à rivaliser sur la qualité en comparant la sécurité, l’efficacité et l’excellence dans un large éventail d’activités hospitalières.
La mesure de la qualité des soins n’est donc pas universelle. Le choix de mettre l’accent sur tel aspect ou telle dimension de la qualité est une décision politique, liée aux priorités des politiques de santé nationales. Tout projet d’harmonisation des systèmes nationaux d’évaluation de la qualité renfermera ces mêmes choix politiques présents dans la manière de définir ce qu’est la qualité des soins.
—-
La recherche présentée ici est issue d’un programme de recherche sur la régulation des risques en Europe, mené entre 2013 et 2018, autour d’un projet ORA (Open Research Area), réunissant des financements de l’Agence Nationale de la Recherche (ANR, France), de la Deutsche Forschungsgemeinschaft (DFG, Germany), de l’Economic and Social Research Council (ESRC, UK) et de la Nederlands Organisatie voor Wetenschappelijk Onderzoek (NWO, Netherlands). Pis : Henry Rothstein, Olivier Borraz, Michael Huber, Frederic Bouder. Équipe de recherche : David Demeritt, AL Beaussier, Marieke Hermans, Regina Paul, Mara Wesseling, Alfons Bora, Vera Linke, Alexander Griffiths.
Anne-Laure Beaussier est chargée de recherche CNRS au Centre de sociologie des organisations de Sciences Po (CSO). Ses travaux, orientés sur la comparaison internationale, portent sur la régulation des risques en Europe et sur les politiques de santé aux États-Unis et en Europe. Elle a récemment participé à plusieurs projets de recherche financés par l’ESRC et l’ANR sur la protection maladie aux États-Unis, l’accès aux soins en Europe, la régulation de la qualité des soins médicaux en Europe, et la gouvernance des risques en Europe.
Notes
| ↑1 | Bodenheimer T., « The Movement for Improved Quality in Health Care », The New England Journal of Medicine. |
|---|---|
| ↑2 | Une version plus complète de cette recherche a été publiée dans le journal Health Policy : Beaussier, A. L., Demeritt, D., Griffiths, A., & Rothstein, H. (2020). Steering by their own lights: Why regulators across Europe use different indicators to measure healthcare quality. Health Policy. |
| ↑3 | Les indicateurs de structure s’intéressent aux ressources financières, matérielles, humaines et organisationnelles employées par l’établissement de santé pour délivrer les soins (par exemple le nombre de lits ou de docteurs), les indicateurs de processus évaluent la manière dont les soins sont dispensés (par exemple est-ce qu’un diagnostic anémie a été réalisé avant une opération ?). Enfin les indicateurs de résultat mesurent les effets des soins sur l’état de santé du patient ou sur sa satisfaction vis-à-vis de son traitement. Voir : Donabedian A. The Quality of Care: How Can It Be Assessed? , Journal of the American Medical Association, JAMA 1988. |
| ↑4 | Pour la France, voir Bertillot H (2026). Des indicateurs pour gouverner la qualité hospitalière. Sociogenèse d’une rationalisation en douceur. Sociologie du travail. Pour l’Angleterre, voir Beaussier A-L, Demeritt D, Griffiths A, et al (2026). Accounting for failure: risk-based regulation and the problems of ensuring healthcare quality in the NHS. Health, risk & society |